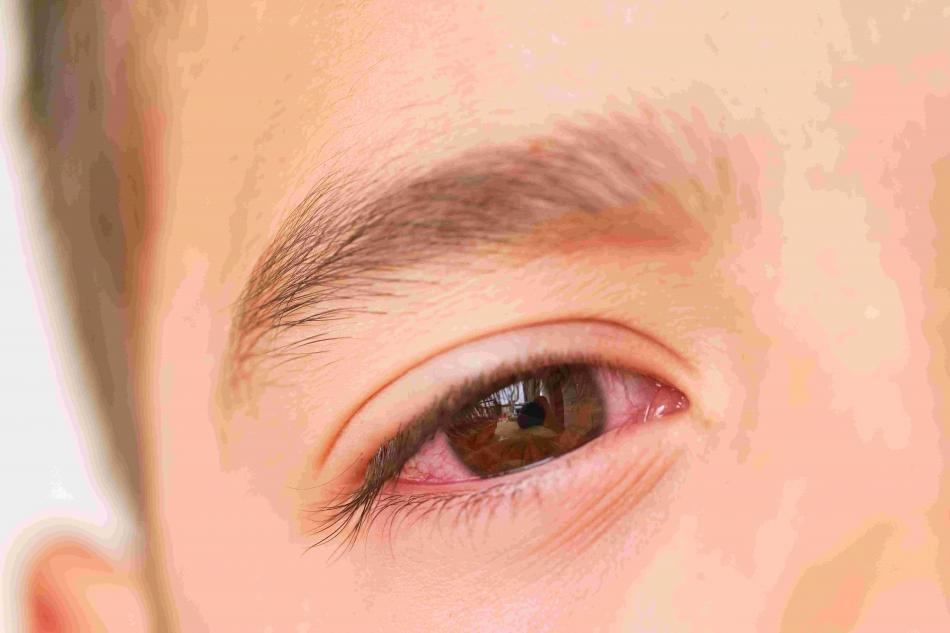
La conjonctivite allergique est une affection de l’œil relativement commune puisqu’elle touche environ 20 % de la population française, une proportion qui ne cesse d’augmenter en raison notamment des effets de la pollution. Caractérisée par des démangeaisons et un « œil rouge » résultant d’une inflammation de la conjonctive, cette muqueuse qui tapisse l'intérieur des paupières et de la sclère (le blanc de l'œil), elle est le plus souvent saisonnière (au printemps avec les pollens mais aussi en hiver avec les acariens). Désagréable, la conjonctivite allergique n’en demeure pas moins une maladie bénigne à la différence de la kératoconjonctivite vernale (KCV) avec laquelle elle peut être malheureusement confondue durant un long moment.
Rare mais potentiellement sévère
Qualifiée de maladie rare puisque touchant moins de 1 personne sur 2 000, la KCV atteint le plus souvent les garçons de 4 à 15 ans et dure entre 4 à 10 ans pour se résoudre dans la majorité des cas à l’âge de la puberté. Très gênante pour l’enfant qui est souvent déscolarisé lors de la période où il est atteint, cette pathologie peut également être l’objet de complications sévères avec de graves séquelles allant jusqu’à la perte de la vue. Il est donc fondamental de la repérer rapidement et d’en connaitre les symptômes les plus courants pour la différencier d’une simple conjonctivite allergique.
Reconnaître les symptômes
Outre l’inflammation de la conjonctive avec une rougeur prononcée touchant généralement les deux yeux, la KCV est également associée à des démangeaisons importantes, des picotements, un écoulement et une photophobie (hypersensibilité à la lumière). Il n’est pas rare que le patient associe également une rhinite, faisant alors penser à un phénomène allergique bénin. Dans la plupart des cas, cette pathologie entraîne également une inflammation de la cornée ainsi que, selon les formes, des protubérances sous les paupières appelées papilles géantes allergiques et des nodules (petites grosseurs) au niveau de la jonction entre la cornée et la conjonctive.
D’une durée et d’une intensité variable selon les patients, ces symptômes sont généralement exacerbés au printemps en raison d’une multiplication de facteurs agresseurs comme les rayons UV et les pollens. On parle alors de poussées. Dans les faits, plus de 60 % des personnes atteintes de KCV ont des récidives répétées tout au long de l’année et 23 à 48 % d’entre elles présentent une forme continue sans période de répit.
Des complications parfois graves
L’apparition d’ulcères (plaies) ou de plaques dites « vernales » empêchant la cicatrisation de l’ulcère et entretenant l’inflammation au niveau de la cornée peuvent survenir dans les formes sévères ou très sévères de KCV. A plus long terme, toutes ces complications peuvent provoquer des déformations de la cornée (kératocône) nécessitant le recours à un traitement chirurgical. L’impact sur la vue est tel qu’il peut se caractériser par une baisse d'acuité visuelle liées à une opacification de la cornée, des lésions cornéennes, une cataracte…. Et même aboutir à la cécité (perte de la vue) dans les cas les plus extrêmes.
Se faire dépister rapidement
Comme l’explique la professeure Dominique Bremond-Gignac, cheffe du service d’ophtalmologie de l’Hôpital Necker (APHP-Paris) et coordonnatrice du Centre de référence de maladies rares en ophtalmologie (Ophtara), « le diagnostic est souvent tardif dans le cas de la KCV, ce qui fait que les patients atteints sont plus susceptibles de développer des complications ». Si les patients se plaignent donc d’avoir les yeux rouges, des difficultés à les ouvrir le matin, s’ils présentent une photosensibilité intense ou encore des sécrétions oculaires, il faut penser à une KCV. C’est bien la répétition de ces symptômes, au départ similaires à ceux d’une conjonctivite allergique, qui doit mener à la consultation d'un ophtalmologue. Ce dernier pourra observer les yeux et les paupières s’assurer de l’absence de papilles allergiques ou de nodules. Si tel est le cas, la prise en charge doit alors se faire rapidement.
Différentes phases de traitement
Le traitement de la KCV se traduit tout d’abord par la mise en place de mesures préventives incluant des lavages oculaires ou encore le port de lunettes teintées. Dans la mesure du possible, l’identification et l’élimination de l’allergène sont préconisés. En ce qui concerne le traitement médicamenteux, il se compose dans un premier temps de collyres anti-histaminiques et de corticoïdes. Parce qu’ils sont parfois peu efficaces, voire générateurs de complications graves (glaucome, kératite herpétique) s'ils sont utilisés trop longtemps et à forte dose, les corticoïdes sont souvent remplacés par des « immunomodulateurs topiques ». Dans le cas des KCV plus sévères ou récidivantes, la ciclosporine A prend donc en général le relais car elle a largement démontré son efficacité et permet d’éviter l’utilisation abusive de corticoïdes. Dans certaines extrémités, d’autres traitements antiallergiques ou chirurgicaux peuvent être nécessaires.
Si vous avez le moindre doute, n’hésitez pas à en parler à votre pharmacien qui saura vous rassurer ou vous orienter vers une consultation médicale adéquate.